目の病気
ドライアイ
ドライアイとは
涙は、悲しい時や痛い時に出るだけでなく、常に少しずつ分泌され眼の表面(角膜・結膜の表面)を薄い涙の膜でおおって保護し栄養を与えています。涙は角・結膜側から順に粘液層、水層、油層の3層構造をとっています。この涙が減って、眼の表面が乾いて、いろいろな症状を起こしてくる状態をドライアイといいます。
ドライアイの症状
ドライアイの症状はさまざまです。目が疲れる、目がゴロゴロする、乾く、充血するなど目の不快感が多く、また、コンタクトレンズが痛い、ものがかすんで見えるなどの症状も起きることがあります。とくに近年、ドライアイで視力が低下することがわかってきました。
ドライアイの原因
一般的には、涙液の分泌は年齢とともに低下してゆき、とくに女性のほうが乾きやすくなる傾向があります。さらに、あとに述べるような環境要因が加わると容易にドライアイの状態になります。
ドライアイの治療
外からドライアイのタイプにより、人工涙液、ヒアルロン酸製剤(保湿効果)、ムチン(粘膜から分泌される粘液の主成分)を産生する点眼薬などが用いられます。
人工涙液を点眼して補うか、あるいは、分泌された涙を眼の表面で長く保たせるようにします。後者の方法としては、フードのついた眼鏡(ドライアイ眼鏡)をかけて涙の蒸発を減らす方法と、涙が鼻へ抜けていく通路をふさぐ方法が行われています。まぶたの縁の鼻側の端にある涙点というところが、その通路の入口にあたりますが、ここにお風呂の栓をするような形で涙点プラグというものを差し込むことによって、比較的簡単に通路をふさぐことが可能です。
ドライアイの注意点
ドライアイは、環境要因がその病状を非常に左右する病気です。コンタクトレンズ、エアコン、コンピュータ作業はドライアイを助長する3大要因なので、症状がひどい時は、コンタクトレンズの装用をやめる、コンピュータの作業時間を減らすなどの注意が必要です。乾くからといって点眼薬を使いすぎると、そこに含まれている防腐剤によって角膜の表面が余計に傷んでしまうので、点眼の回数が多い場合は、防腐剤を含んでいないものを使用するようにしましょう。
結膜炎
結膜炎とは
結膜炎は白目に症状が現れるため、ちょっとした充血でも心配になることが多いようです。原因としては、細菌性、ウイルス性のほか、花粉やハウスダストによるアレルギー性が挙げられますが、症状(充血、目やに、痛み、かゆみ、まぶたの腫れなど)は類似しているため、自分で判断するのは難しいものです。間違った判断で対処すると、なかなか治らなかったり、人にうつしてしまったりするため、気になる症状があれば受診して早めに対応することが大切です。
アレルギー性結膜炎(花粉症)
アレルギー性結膜炎とは
目に花粉やダニなどのアレルゲン(アレルギー反応を引き起こす物質)が付着して、結膜(まぶたの裏側と白目の部分)に炎症を起こす病気です。花粉などが原因で特定の季節にのみ症状があらわれるものを季節性アレルギー性結膜炎といい、有名なものにスギ花粉によるものがあります。一年中症状がみられるもの通年性アレルギー性結膜炎といい、ダニやカビなどのハウスダストが主な原因です。他に、子どもに多くみられる春季カタル、ソフトコンタクトレンズを使っている人にみられる巨大乳頭結膜炎などがあります。アレルギー性結膜炎の主症状として、眼のかゆみ・充血・涙目などがあります。
アレルギー性結膜炎の治療
アレルギー性結膜炎の治療の基本はかゆみ等の症状を軽くすることを目的に点眼薬で治療します。 治療には抗アレルギー点眼薬(抗ヒスタミン薬、ケミカルメディエータ遊離抑制薬)が主に使われます。重症の場合にはステロイド点眼薬や免疫抑制点眼薬などを使用する場合がありますが、効果が強い分、副作用に注意して使わなければなりません。ご自身のアレルゲンが特定できている場合はそのアレルゲンをできるだけ避けることが大事です。花粉が原因なら花粉の飛んでいる時期は外出を控えたり、ゴーグルなどで目を守ったりしょう。ダニが原因でしたら部屋をまめに掃除するなどアレルゲンの発生を防ぐことが症状を和らげることにつながります。
結膜弛緩症
結膜弛緩症とは
白目の部分(結膜)が弛緩した状態を結膜弛緩症と言います。結膜には適度なゆるみがあり、上下左右などの眼球運動に耐えられるようになっていますが、このゆるみが平均より強い状態を結膜弛緩症といいます。ゆるんだ結膜は下まぶたに沿って存在し、程度が強いときは黒目(角膜)へ乗り上がっていることもあります。
結膜弛緩症の症状
結膜がたるむと、たるんだ結膜が涙点をふさいでしまい、「涙があふれる=涙目」 「涙が広がらない=目の乾き」 といった対照的な症状になってしまいます。 また、目薬がすぐにあふれてしまったり、目薬が目にたまったりします。 さらにたるんだ結膜があると、たるみが摩擦されるため、ゴロゴロ感や痛みなどにつながるそうです。そのほかに、目のかすみ、目の充血、ショボショボするといった目の不快感を生じます。また、弛緩結膜がよく動くことから、結膜の毛細血管が引っ張られて、結膜下出血の原因となります。結膜下出血を繰り返す方にはしばしば結膜弛緩症がみられます。
ドライアイとの関係
また結膜弛緩症はドライアイと深い関係があります。下まぶたに沿って弛緩結膜が存在するため、そこに涙がたまってしまい、肝心な角膜に涙が行き渡らなくなり、ドライアイと同じ状態になります。また、本当に涙の分泌量が少ないドライアイがあると、ドライアイの悪化につながるため、正しい診断と治療が必要です。
結膜弛緩症の原因
原因はよくわかっていませんが、加齢とともに増える傾向があります。そのほか、コンタクトレンズ装用も悪化要因となることもあります。
結膜弛緩症の治療方法
(1) 点眼治療:人工涙液(涙の代わりに目の乾きを潤す)、 ヒアルロン酸(目の表面に涙を広げて傷を治す)、抗炎症薬(充血など目の炎症を抑える)
(2) 手術治療(点眼で改善がない場合) 手術は点眼麻酔で、弛緩した結膜を切除します。 手術後に予測される合併症としては、一時的に出血、痛み、異物感、流涙、細菌感染等が考えられます。
緑内障
緑内障とは
緑内障は、視神経に異常が起こり、目が正常な機能を保てる「適正な眼圧」以上の眼圧等によって視神経が圧迫され、視野や視力に障害が起こる病気です。日本での失明原因第1位の病気です。 眼圧が高くなるのは、何らかの原因で房水の産生と排出がアンバランスになるためで、その結果、視神経が萎縮し、視野(目を動かさずに見える範囲)が狭くなります。 厚生労働省研究班の調査によると、我が国における失明原因の第1位を占めており、日本の社会において大きな問題として考えられています。
日本緑内障学会の報告では、40歳以上の方の20人に1人が緑内障であるとされております。その中でも、自分が緑内障と気付かずにいて眼科受診時に初めて病気を指摘された方が約8割をしめていたことも重ねて報告されており、今後も患者数が増えていくことが予測されます。高血圧や糖尿病などの慢性疾患と同様に、ご自分の病気を理解し、医師の指示にしたがって定期的な受診をおこたらず、じっくりと治療に取り組むことが大切です。 また、緑内障の早期発見のためにも、40歳を過ぎたら定期的な目の検診をおすすめします。
治療法
緑内障では、いったん狭くなった視野を元通りに戻す治療方法はありませんが、目薬や手術で眼圧を下げることにより、進行しにくくすることはできます。ですので、できるだけ早期に緑内障を発見し、まずは目薬や飲み薬などにより眼圧を下げる治療が大切となります。
加齢黄斑変性
加齢黄斑変性とは
加齢黄斑変性症は、高齢者に発症する病気で、加齢により網膜の中心部である黄斑に障害が生じ、見ようとするところが見えにくくなる病気です。加齢黄斑変性は一般には馴染みの薄い病名かもしれませんが、欧米では成人の失明原因の第1位で珍しくない病気です。日本では比較的少ないと考えられていましたが、社会の高齢化と生活の欧米化により近年著しく増加しており、失明原因の第4位となっています。50歳以上の人の約1%にみられ、高齢になるほど多くみられます。比較的最近まで治療法がなかったのですが、最近いくつかの治療法が新たに開発されて、早く見つければある程度の視力が維持できるようになってきました。
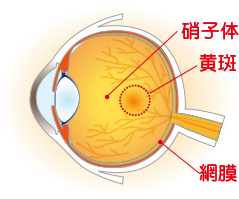
加齢黄斑変性の原因
網膜に栄養を送っている脈絡膜という組織に新生血管という血管が生えてくることが原因です。これは、正常な血管とは異なり、血管の中の水が漏れ出てむくみを来したり、出血をひきおこしたりします。黄斑変性のタイプには、脈絡膜新生血管を伴う増殖膜が広がって、黄斑部の出血や浮腫が原因で黄斑部が破壊されていく滲出型と、黄斑部が徐々に枯れるように薄くなっていく萎縮型の2つのタイプがあり、日本では前者のほうが圧倒的に多くみられます。
加齢黄斑変性の治療
滲出型の加齢黄斑変性症にはいくつかの治療法があります。治療の目的は脈絡膜新生血管の拡大を抑え退縮させ、視力を維持あるいは改善することです。抗VEGF薬を注入する治療を行い病気を進行させないようにします。
糖尿病網膜症
糖尿病網膜症とは
糖尿病の3大合併症の一つで、糖代謝異常に伴い、眼の網膜が傷み、視力低下が起きる病気です。 近年、糖尿病の患者数は増え続けていますが、糖尿病は合併症の怖い病気で、腎臓や神経、そして眼に現れることが多く、これらは三大合併症といわれます。 網膜は眼底にある薄い神経の膜で、瞳から入った光の明暗や色を感知するという重要な役割を持っています。網膜には無数の細かい血管が張り巡らされていますが、血糖が高い状態が長く続くと、血管に多くの負担がかかり、網膜の細い血管は少しずつ傷み、変形したりつまったりします。糖尿病網膜症は、糖尿病になってから数年〜10年以上経過して発症するといわれていますが、単純糖尿病網膜症、前増殖糖尿病網膜症、増殖糖尿病網膜症と徐々に進行してゆき、最悪の場合硝子体出血や網膜剥離を来たし失明に至ります。
糖尿病そのものも自覚症状の少ない病気だということに加え、網膜症も初期の段階では自覚症状がほとんどないので、糖尿病性網膜症は成人の失明原因として非常に大きな比率を占めているのが現状です。 糖尿病と診断された人は目の症状がなくても定期的に眼科眼科の検査を受けるようにしましょう。
眼底出血(黄斑浮腫)
眼底出血(黄斑浮腫)とは
眼の奥、特に網膜に出血する事を総称して眼底出血と言います。糖尿病網膜症、加齢黄斑変性(別項参照)のほかに網膜静脈閉塞症、強度近視等原因はさまざまです。出血した場所によりますが視力の中心である黄斑部に出血した場合視力はかなり低下します。
眼底出血(黄斑浮腫)の治療
それぞれの原因治療をします。多くの場合、黄斑部に浮腫(むくみ)を発症している事が多いので治療は簡単ではありません。 内服薬で出血の吸収を期待します。又、血管が閉塞して新しい血管が出ていたらレーザー治療をします。 黄斑部に浮腫がある場合もレーザー治療を行う場合もありますが、抗VEGF薬(新しい血管の成長を抑えたり、血管からの漏れを止める作用)の眼内注射し治療します。
網膜剥離(裂孔)
網膜剥離(裂孔)とは
瞳の一番奥に眼底というところがあり、そこに光が当たって我々は光を感じることが出来ています。この眼底には網膜という、丁度カメラでいえばフィルムの働きをする薄い神経膜が貼り付いていて、この網膜は光を感知し、それを電気信号に換えて脳へ送ることで、我々は”見える”わけです。この網膜が眼底から剥がれてしまう病気が「網膜剥離」です。網膜が眼底から剥がれてしまうとフィルムとして機能せず、物が見えなくなってしまうのです。
網膜剥離(裂孔)の治療
レーザー網膜光凝固術 網膜剥離になる前の網膜裂孔に対して行われる治療です。レーザー光を網膜裂孔の周囲にあてて網膜を眼底にしっかり付けて、裂孔が広がったり網膜が眼底から剥がれたりしないように補強する治療です。
手術 眼球の周りにシリコンベルトを巻いて、眼球を外から圧迫して治す方法(裂孔閉鎖術)や、眼球の中に空気を入れ治す方法(硝子体手術)などがあります。
なみだ目
なみだ目とは?
「悲しくないのに涙がこぼれる」や「涙で視界がぼやける」といった症状に悩んでいませんか?このような症状は、一般的には「なみだ目」、医学的には「流涙症」といわれます。
おもな原因
なみだ目の原因の一つは、本来は目から鼻へ通じている涙の通り道(涙小管・涙嚢・鼻涙管)のどこかが細くなったり(狭窄)詰まったり(閉塞)していることにあります。これは特に赤ちゃんとご年配の方に多くみられます。赤ちゃんはもともと鼻涙管が細いため、涙や目やにが出やすいのですが、鼻涙管が閉塞している場合はさらに症状がひどくなり涙膿炎を起こすこともあります。また鼻涙管は年を取るにつれてだんだん細くなるため、お年寄りの方でもなみだ目のほか、涙嚢炎、目のふちのただれも生じることがあります。 涙の通り道が通っているにも関わらず「なみだ目」をおこしている場合は、加齢の変化による白目の膜のたるみ(結膜弛緩)や白内障、結膜炎、逆さまつ毛、ドライアイなどさまざまな原因があり、原因に応じた治療が必要になります。 なみだ目が気になる方は、当院へお気軽にご相談ください。
眼精疲労
眼精疲労とは
目を使うことで「目が疲れる」といった症状はよくありますが、通常は休息や睡眠をとることで回復します。しかし、十分休んでも目の疲れや眼痛などの眼症状、頭痛や肩こりなどの全身症状が良くならないものを眼精疲労といいます。
眼精疲労の原因
一番多い原因はメガネやコンタクトレンズの不適正(老視での凸度数不足、近視の凹度数強すぎ、遠視の凸度不足)です。他にドライアイで眼の表面の状態が悪いと、みるみる見づらくなり(実用視力)疲れます。 緑内障のごく初期の時も眼精疲労が出ますし、黄斑変性症など網膜の病気でも疲れ眼になります(余力の減少のため)。外斜位(大変に多い)でも疲れ眼の原因になる事があります。パソコンのしすぎなど外からの負荷が多い時はもちろん(30分の作業に5分の休息ペースが必要)、貧血や低血圧、胃腸弱など体が弱っている時などは、少しの負荷でも症状は出ます。
眼精疲労の治療
原因によって対応も様々です。視力低下などが原因の場合、メガネやコンタクトレンズが必要になりますし、今までに使っていたものが合っていない場合は作り直すことで改善されます。年齢とともに視力や見え方も変わってきますので、定期的な検診をお勧め致します。他にもビタミンが入った点眼薬や内服薬が眼精疲労の改善に有効であることもあります。
翼状片
翼状片とは
翼状片とは、角膜(目の黒い部分)に結膜(目の白い部分)が入り込んでくる病気です。黒目の中心に向かって鳥や飛行機の翼のような形に伸びてくるのでこのように呼ばれます。初期症状はありませんが、血管の多い組織のため、充血のように見えることもあります。瞳孔に達して目に入る光をさえぎったり、黒目をゆがめて乱視を生じたりすると、視力に影響することがあります。

治療
翼状片自体は悪性の組織ではないため、自覚症状がない初期の段階では経過観察、あるいは目薬などで様子を見ます。初期のまま進行しないこともありますが、進行して上に述べたような症状が出た場合は手術で切除します。
結膜下出血
結膜下の小さい血管が破れて出血したもので、痛みなどはありません。くしゃみ・せき、過飲酒、月経など原因はさまざまです。白目部分がべったり赤く染まるため、驚かれる方も多いですが、眼底出血ではないので慌てないこと。出血は1~2週間ほどで自然に吸収されますので、ほとんどの場合心配はいりません。
白内障
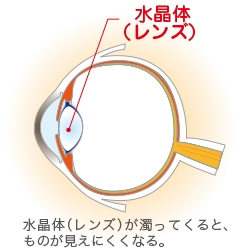
白内障とは
目をカメラに例えると、目の水晶体は、カメラのレンズになります。その水晶体が灰白色や茶褐色に濁り、物がかすんだりぼやけて見えたりするようになる病気です。ごく初期のうちはほとんど自覚症状はありません。水晶体の混濁が進行してくるに伴って段々ぼんやりとかすんで見えるようになってきます。最も多い症状としては、徐々に視力が低下して、目がかすんでいく気がする。などがあります。
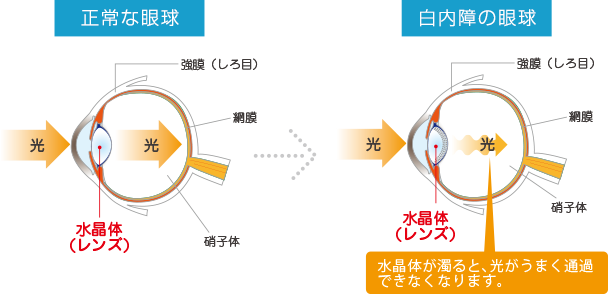
白内障の原因
白内障はさまざまな原因で起こりますが、最も多いのは加齢によるものであり、これを「加齢性白内障」と呼んでいます。個人差がありますが、誰でも年をとるにつれ、水晶体は濁ってきます。早ければ40歳代から始まり、80歳代ではほとんどの人が白内障の症状が見られると言われています。最近では、アトピー性皮膚炎や糖尿病などの合併症として、若い人の発症が増えています。その他、母親の体内で風疹に感染するなどが原因で生まれつき白内障になっているケースや、目のけがや薬剤の副作用から白内障を起こす場合もあります。
白内障の治療
白内障の治療法は、点眼や手術です。進行を抑えるために点眼薬を処方します。視力を改善するには、手術で水晶体の濁りを除去する必要があります。
当院では患者様の白内障の程度、不自由さ、社会生活、職業、ご都合、全身状態などを総合的に判断して、治療方針を決定すべきと考えております。 当院では白内障の日帰り手術を行なっております。
白内障の手術について
日帰り白内障手術
白内障は投薬や通院で完治するものではありません。その為、白内障手術は水晶体の濁りを取り除き、人工の水晶体(眼内レンズ)を移植する手術を行います。
手術は短時間で終わり日帰り手術が可能です。網膜や視神経、角膜などの他の部分に問題がなければ、視力回復が期待できます。手術手技が進歩し、超音波水晶体乳化吸引術と折りたたみ眼内レンズによる小切開手術により、手術後の回復が格段に早くなりました。当院では最新の機器による最新の術式を取り入れ、手術経験の豊富な眼科専門医が行います。安心して当院へおまかせください。
おもな症状
まずは次の自覚症状をチェックしてみましょう。このような症状が気になる方は、一度眼科で白内障の検査を受けることをお勧めします。
- 視界が全体的にかすんでいる
- 光がまぶしく感じる
- ものが二重に見える
- 車の運転に不安を感じ始めている
- 眼鏡が合わなくなってきた
- 長時間の読書やパソコンができなくなってきた
- テレビやテレビの字幕がよく見えなくなってきた
白内障手術について
白内障とは、眼の中でレンズの役割をしている「水晶体」が白く濁ってしまう病気です。水晶体は濁ると、眼の奥の光を感じる部分(網膜)まで光が届かなくなります。その結果、「かすんで見える」、「まぶしい」、「見えにくい」といった様々な症状があらわれます。白内障手術では、この濁った水晶体を超音波装置で取り除き、アクリル製の眼内レンズに入れ替えます。手術によって眼内レンズが入ると、網膜まで光が届くようになり、かすみやまぶしさが無くなり、視力や色合いが改善します。
白内障の手術の流れ
| 1 | 手術の約1時間前にご来院いただき、受付後、散瞳薬や抗生物質の点眼を開始します。また血圧等を測定し、全身状態もチェックします。 |
| 2 | リカバリールームに入室し手術直前の準備をした後、手術室に入室します。手術室は医療用HEPAフィルターを搭載したクリーンルームです。万が一の感染症に備えています。 |
| 3 | 生体モニター(心電図、血圧計、SPO2)を装着します。手術中の全身状態の変化にいち早く対応できるように備えています。 |
| 4 | 目薬の麻酔、目の消毒をし、顔に清潔な布をかけて手術を開始します。 |
| 5 | 白目と角膜の境目のところに極小の切開(約2mm)を入れます。前嚢を正確に切開し、濁った水晶体を超音波装置で取り除き、そこにアクリル製の人工眼内レンズを挿入します。 |
| 6 | 眼帯をし、無事に手術終了です。 |
| 7 | 生体モニターで全身状態を最終チェックします。問題がなければ手術室を退室し、リカバリールームに移動します。 |
| 8 | 最後にスタッフが術後のお薬やご自宅での注意事項についてご説明させていただき、終了となります。 |
硝子体手術について
「硝子体」とは、目の中の大半を占める生タマゴの白身のようなゼリー状の組織で、眼球の形を保ち、目の中に入る光を目の奥(網膜)まで通す役目をしています。この硝子体がさまざまな原因で出血したり、濁ったり、網膜に傷がついたりすることによって目の障害が生じます。以前は数週間の入院が必要な手術でしたが、近年ではさまざまな手術装置・手術技術の発展により手術の安全性が高まり、日帰り手術も可能になりました。 当院においても、大学病院に並ぶ最新型の硝子体手術装置・医療技術を整えることで、患者様に日常生活を早く取り戻していただける日帰り手術が可能となっております。
硝子体手術が有効な病気
糖尿病網膜症、黄斑前膜、黄斑円孔、網膜剥離、硝子体出血、硝子体混濁、網膜静脈閉塞症、黄斑浮腫、水晶体落下、眼内レンズ落下、眼外傷
硝子体注射について
加齢黄斑変性症、糖尿病黄斑浮腫、網膜静脈閉塞症に伴う黄斑浮腫などには、硝子体注射による治療をおこなっています。これらは、視力にとって大切な黄斑部の異常血管により起こる病気です。この異常血管から血や水が漏れ出してくると視野の真ん中が見えにくくなったり、ゆがみが出たりします。当院では、これらの病気に対し最も先進的な治療である『抗VEGF抗体』という薬剤の投与治療を、硝子体注射によりおこなっています。
硝子体注射が有効な病気
加齢黄斑変性症、糖尿病黄斑浮腫、網膜静脈閉塞症に伴う黄斑浮腫


